Spolu s tím, jak se na trhu postupně objevují další a další vakcíny proti COVID-19, roste i zájem o možnost si mezi dostupnými konkurenčními možnostmi vybrat tu nejlepší. Porovnávat jednotlivé vakcíny ale nelze tak snadno, jak se zdá.
V současnosti se v České republice proti covidu očkuje čtyřmi druhy vakcín, které se liší nejen použitou technologií, ale i deklarovanou účinností. U vakcín společností Pfizer a Moderna studie uvádí účinnost přes 90 %, u vakcín firem AstraZeneca a Johnson & Johnson se účinnost pohybuje okolo 70 %. To některé pacienty i vlády rozhodující o nákupech očkovacích látek vede k dojmu, že jsou některé vakcíny lepší než jiné, a tak se těm, které považují za méně účinné, snaží vyhnout. V České republice se toto v poslední době týkalo vakcíny od společnosti AstraZeneca.
Srovnávat vakcíny na základě údajů z několika různých studií, které se navíc soustředily na hodnocení účinnosti jednotlivých vakcín, nikoli na jejich vzájemné porovnávání, ale může být zavádějící.
Co si vlastně představit pod pojmem účinnost vakcíny?
Tento výraz nás vede ke zjednodušené představě, že procenta účinnosti vyjadřují ultimátní efektivitu vakcíny nehledě na okolnosti. Ve skutečnosti ale tato procenta vyjadřují pouze fakt, že si daná vakcína takto vedla v konkrétní studii pro ni připravené. Systém provádění studií není u všech vakcín stejný ani neprobíhá ve stejnou dobu.
Jak probíhá zkoumání účinnosti na dobrovolnících? Tisíce dobrovolníků se rozdělí na dvě skupiny – jedna obdrží pouze placebo dávku, která nefunguje. V průběhu následujících měsíců je sledováno, kdo se nakazil. Po jejich uplynutí se zjistí, kolik lidí se nakazilo v každé skupině. Počet nakažených lidí z placebo skupiny vůči počtu nakažených naočkovaných vypovídá o procentuální úspěšnosti vakcíny.

Kdyby dohromady onemocnělo například 100 lidí, 95 z placebo skupiny a 5 ze skupiny naočkovaných, vakcína má 95% úspěšnost. Pozor, neznamená to, že pět ze sta naočkovaných nemoc určitě dostane! Znamená to, že nakažení každého očkovaného člověka je o 95 % méně pravděpodobné než kdyby naočkovaný nebyl. Na obrázku se můžete podívat na grafické znázornění studie společnosti Pfizer/Biontech.

Rozdílné podmínky, rozdílné výsledky
Účinnost každé vakcíny se počítá stejně, ale klinické studie jednotlivých vakcín se liší. Každá klinická studie se odehrávala v jiném čase, na jiném místě a za jiných podmínek. Klíčové je zejména období provedení klinických studií. RNA vakcíny společností Pfizer/Biontech a Moderna uskutečnily klinickou studii najednou v průběhu srpna až listopadu 2020. Výrobce vakcíny Janssen, která u nás bude brzy k dispozici, ji začal testovat později. Studie byla dokončena až na konci ledna 2021. Tedy v době, kdy počty potvrzených případů dosahovaly rekordů a účastníci studie byly s mnohem větší pravděpodobností vystaveni viru.
Na grafu jsou znázorněna období provedení jednotlivých klinických studií zmíněných vakcín.
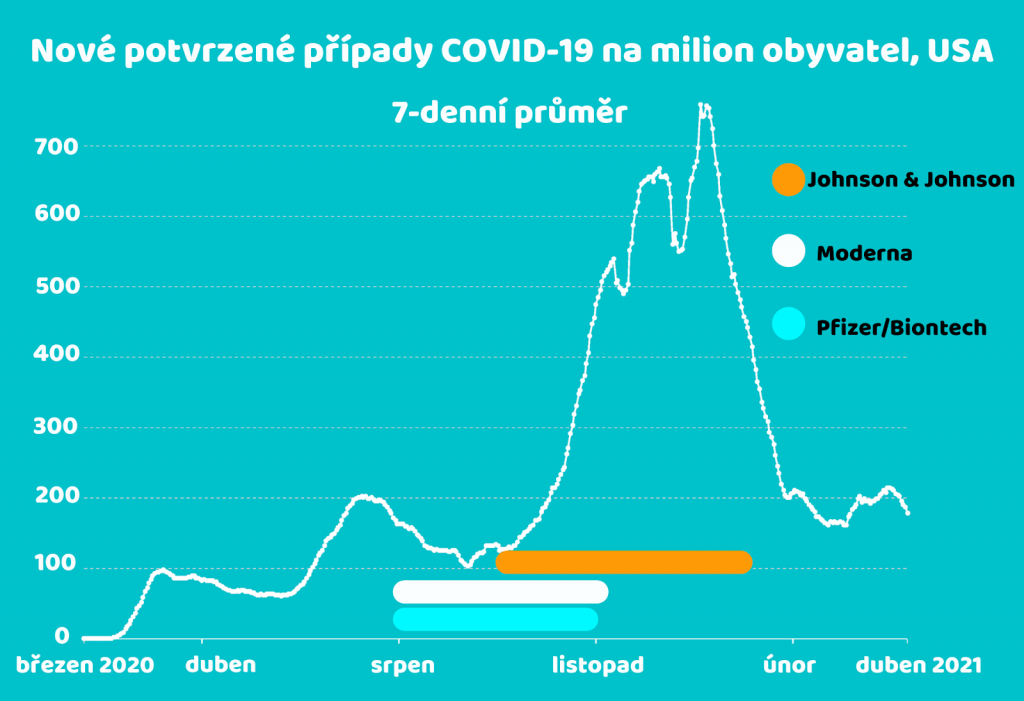
Další z důležitých faktorů ovlivňujících výslednou účinnost vakcíny je místo provedení studie. Pfizer/Biontech byla primárně zkoumána ve Spojených státech, podobně jako Moderna. Vakcína společnosti Johnson & Johnson byla však primárně testována v Jižní Africe a Brazílii, kde se v té době začaly objevovat první mutace. Jihoafrická i brazilská mutace jsou virulentnější. V případě obou variant existuje vyšší pravděpodobnost nakažení a rovněž i vyšší pravděpodobnost vážnějšího průběhu onemocnění.
V klinické studii J&J vakcíny z Jižní Afriky byla při 67 % všech sledovaných případech potvrzena nová, virulentnější mutace koronaviru. Přesto vakcína dokázala významně snížit rizika tohoto onemocnění a její účinnost byla stanovena na 64 %.
Ze všeho výše uvedeného vyplývá, že procenta účinnosti vypovídají o konkrétním zkoušení konkrétní vakcíny v konkrétní dobu. Nevypovídají o tom, jak přesně bude vakcína působit v našich podmínkách.
Jaké kritérium je rozhodující?
Celková účinnost vakcíny (tedy šance, že se virem vůbec nakazíte) zdaleka není jediným ani nejdůležitějším kritériem. V každém případě je dobré pamatovat na to, že všechny vakcíny brání těžkému průběhu infekce. Ačkoli jednotlivé klinické studie zjistily u různých vakcín odlišné procento účinnosti, tu nejdůležitější vlastnost mají všechny vakcíny společnou. Zatímco ve všech kontrolních skupinách, ve kterých pacienti dostali placebo, někteří onemocněli, byli s těžkým průběhem covidu hospitalizováni nebo i zemřeli, mezi naočkovanými pacienty nebyl nikdo, kdo by kvůli covidu musel do nemocnice a nikdo také na následky nemoci nezemřel.
Všechny vakcíny chrání před hospitalizací, závažnými příznaky a úmrtím téměř na 100 %. Proto je nejlepší vakcína ta, kterou máte k dispozici.
BALÁŽOVÁ, Zuzana, MATRASOVÁ Jana, SHUGAOVÁ, Jana. Proč není dobré porovnávat vakcíny proti COVID-19. ASTL, Jaromír, editor. In: Medici PRO Očkování. [online]. 2021. Dostupné z: https://www.mediciproockovani.cz/proc-neni-dobre-porovnavat-vakciny-proti-covid-19.
Zdroje: